Comment bien mesurer sa tension
Vous trouverez ci-dessous nos conseils pour bien mesurer vous-même votre tension artérielle.
Bien choisir son tensiomètre

Il existe 2 types d’appareils : des tensiomètres au bras et des tensiomètres au poignet.
Pour des mesures plus fiables, les médecins recommandent les appareils avec brassard au bras. De nombreux tensiomètres sont commercialisés. Depuis 2006, ils sont porteurs de la norme CE et fiables.
Il existe une liste officielle des appareils recommandés par l’Agence nationale de la sécurité du médicament et des produits de santé (voir sur internet : www.ansm.sante.fr) et une sélection de tensiomètres sur le site automesure.com (https://www.automesure.com/tensiometres-quels-sont-les-bons-appareils-pour-mesurer-sa-tension/)
Ces appareils sont faciles à trouver en pharmacie ou sur internet.
Comment bien mesurer ma tension artérielle ?
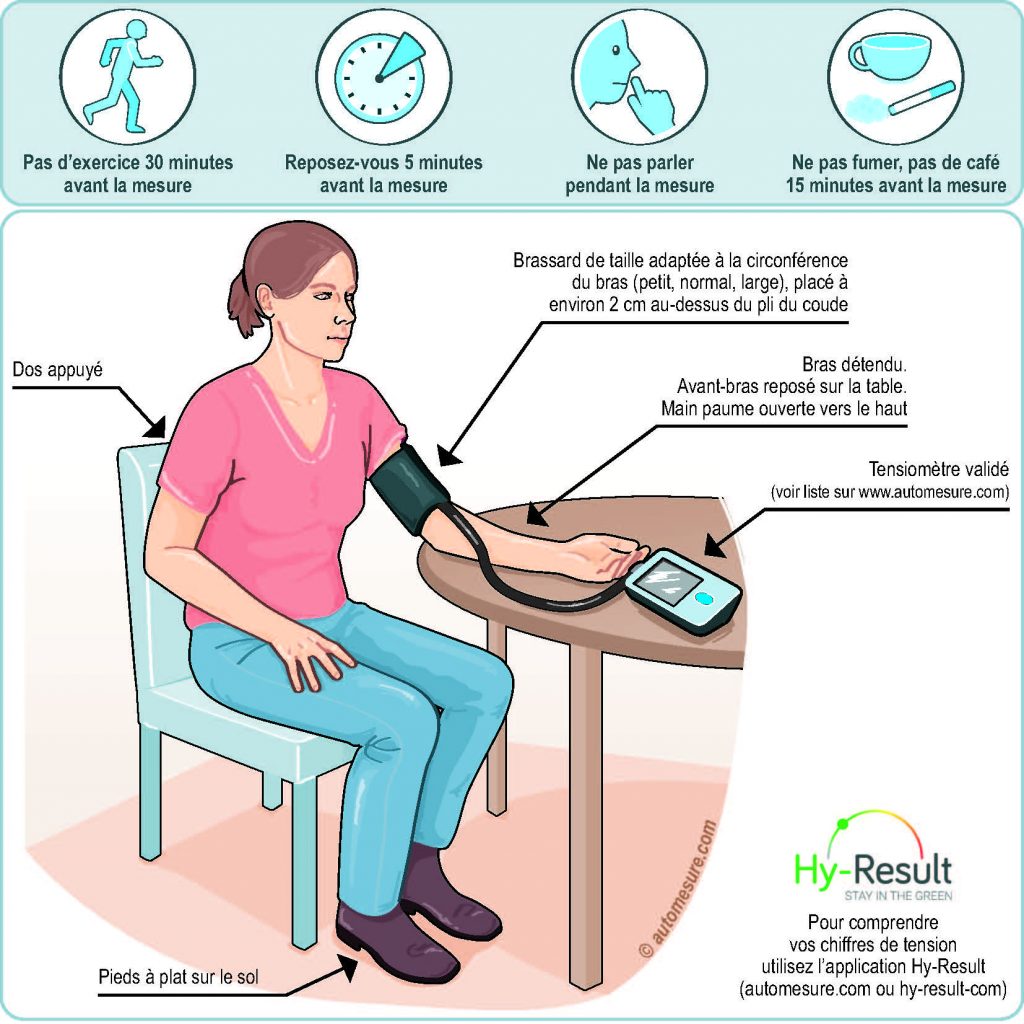
Adoptez le bon geste de mesure
• Lisez le mode d’emploi de votre tensiomètre.
• Installez l’appareil sur une table devant vous.
• Asseyez-vous, remontez votre manche.• Reposez-vous 5 minutes environ.
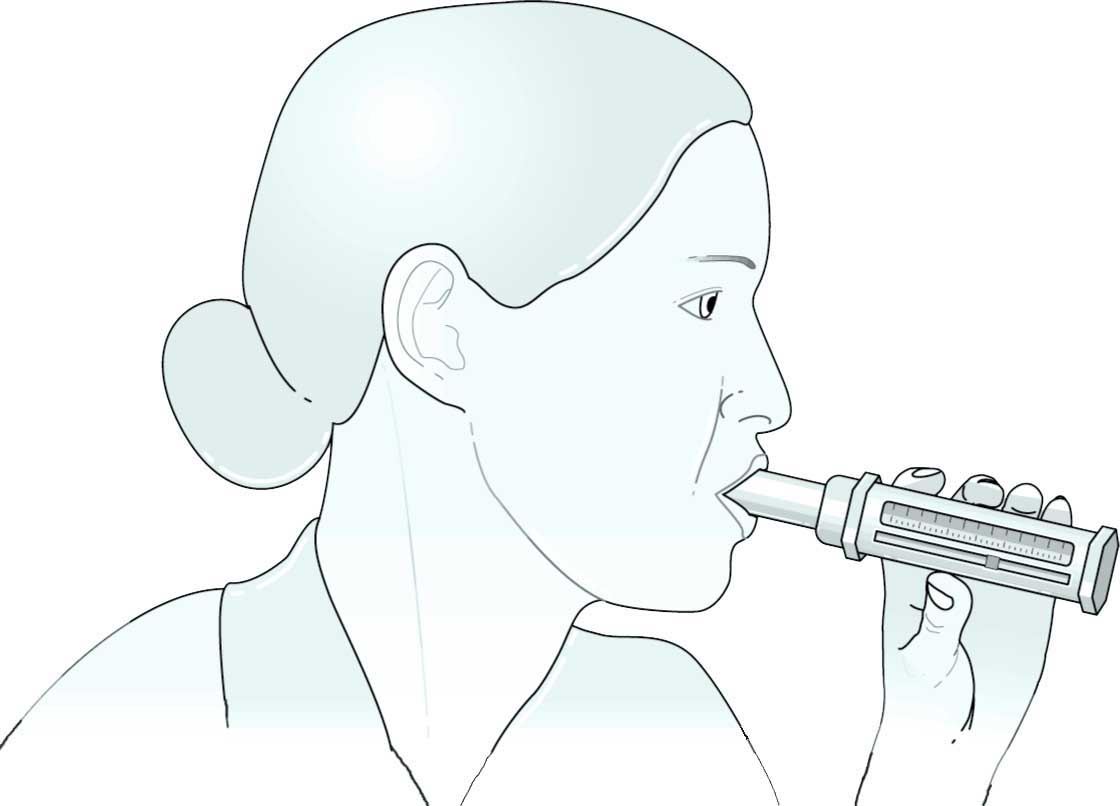
• Enfilez le brassard au niveau de votre bras, à environ 2 cm au-dessus de la pliure du coude le tuyau étant dirigé vers votre main.
• Placez votre bras dénudé sur la table, paume de la main vers le haut, à la hauteur de votre cœur (au niveau de votre poitrine à la hauteur de votre sein). Votre bras doit être fléchi comme sur le dessin.
• Déclenchez l’appareil pour gonfler le brassard : pendant le gonflage et le dégonflage ne bougez pas et restez détendu.

Puis mesurez votre tension plusieurs jours de suite
- 3 mesures consécutives (à 1-2 minutes d’intervalle), le matin : avant le petit déjeuner (avant de prendre ses médicaments).
- 3 mesures consécutives (à 1-2 minutes d’intervalle), le soir : avant le coucher.
- 3 jours de suite au minimum, et si possible pendant 5 à 7 jours.
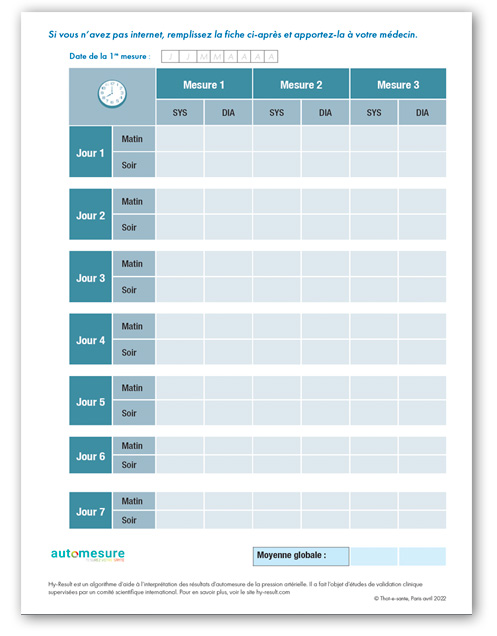
Recopiez tous vos résultats
Inscrivez toutes les mesures sur la fiche de relevé d’automesure.
Deux fiches de relevé sont disponibles :
– une avec la procédure détaillée de la prise de tension
– une autre condensée en une seule page
Ne remplissez qu’une fiche de relevé de mesure
Tous les chiffres sont nécessaires à votre médecin pour permettre une interprétation. Même si certaines mesures vous paraissent fausses ou incohérentes ne les modifiez pas.
Rapportez votre fiche de relevé d’automesure à votre médecin lors de la prochaine consultation.
COMMENT CONSERVER ET COMMUNIQUER MES RÉSULTATS ?
L’application Hy-Result génère un rapport au format PDF que vous pouvez conserver et communiquer.
Si votre tension est classée en zone orange ou rouge il est justifié de contacter son médecin en lui montrant le rapport.
Pour accéder à l’application Hy-Result voir le site dédié : www.hy-result.com
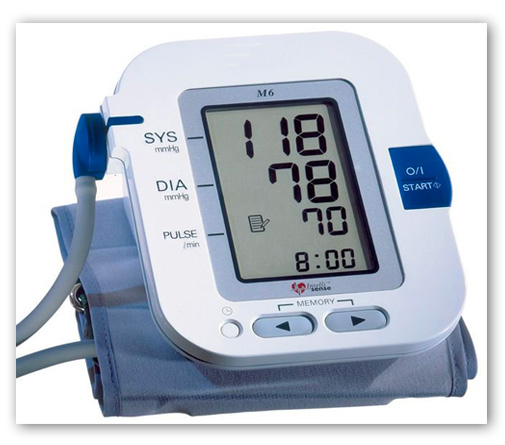
COMMENT NOTER MES RÉSULTATS ?
SYS correspond à pression artérielle systolique.
DIA correspond à pression artérielle diastolique.
PULSE correspond au rythme cardiaque : il n’est pas besoin de recopier ce chiffre.
Les chiffres lus à l’écran de votre tensiomètre doivent être recopiés à l’identique.
Par exemple, si vous lisez 118, recopiez exactement 118, mais n’écrivez pas 11,8 et n’arrondissez pas le chiffre (en écrivant 120 ou 12, par exemple).
COMMENT COMPRENDRE MES RÉSULTATS ?
Pour savoir si vous tension est bonne ou pas, utilisez l’application Hy-Result. En fonction de votre situation médicale (âge, sexe, traitement ou pas, diabète ou pas, etc) le système classera vos résultats en zones de couleur et vous donnera des conseils de conduite à tenir.