automesure de la tension
Dispositifs d’automesure de la coagulation
L’autorisation de commercialisation en France des appareils d’automesure d’INR est possible depuis l’arrêté paru au Journal Officiel du 24 Juin 2008. La France suit ainsi des pays comme la Belgique, l’Italie ou l’Allemagne où ses appareils sont largement utilisés et facilement disponibles depuis plusieurs années.
Coaguchek XS

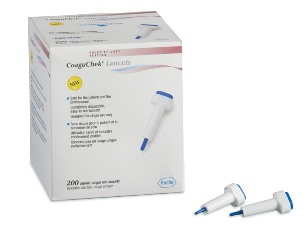
Commercialisé par Roche Diagnostic cet appareil fonctionne comme les lecteurs de glycémie : il comprend un lecteur disposant d’un écran où s’affiche le résultat après dépôt d’une goutte de sang sur une bandelette réactive.Comment cela marche ? Poser l’appareil sur une table ; piquer le côté d’un doigt, en 15 secondes maximum déposer la goutte de sang sur la bandelette. Le résultat s’affiche sur l’écran dans la minute.L’appareil pèse 127 gr. mesure 138 X 78 X 28 mm. Le prix TTC du lecteur CoaguChek XS est de 800 € TTC environ ( le coffret de 24 bandelettes est à 120 € TTC), (prix Janvier 2013).
La Haute Autorité de Santé a donné un avis favorable pour la prise en charge des patients porteurs de valves mécaniques (8 mars 2016).
Pour voir l’article, cliquez ici.
INRatio

Commercialisé par la Société ALERE cet appareil comprend un lecteur disposant d’un écran où s’affiche le résultat après dépôt d’une goutte de sang sur une bandelette réactive.
Il est vendu en pharmacie au prix de 800 euros TTC environ . Lire la plaquette de présentation (en anglais) cliquez ici
Documents
Avis de la Commission d’évaluation des produits et prestations sur le Coaguchek XS (Haute autorité de santé. 18 avril 2007). Pour lire le document cliquez ici.
Avis similaire pour le dispositif INRatio, cliquez-ici
Réponses à quelques questions adressées sur automesure.com
Puis-je mesurer moi- même mon INR ?
Oui, mais attention il serait totalement déraisonnable de le faire sans être bien d’accord avec vos médecins. C’est un geste qui doit s’apprendre et l’interprétation de votre taux d’INR est délicat. Soyez autonome à la seule condition d’avoir l’accord des médecins, il y va de votre santé , ne prenez pas de risque.
Puis-je acheter un appareil d’automesure d’INR, même si je suis un adulte ?
Oui. Toutes les pharmacies peuvent délivrer un tel appareil. Mais en France son remboursement n’est possible que pour les enfants et sur prescription d’un service spécialisé de cardiologie ou de pédiatrie. (Soit environ 300 enfants concernés en France en 2008).
Mon médecin, (mon pharmacien), n’est pas au courant de ces appareils, que puis-je faire ?
Donnez lui l’adresse du site et qu’il nous contacte par courrier électronique nous lui répondrons autant que possible.
Je possède depuis 2007 un Coagucheck que j’utilise souvent et toujours lors de mes déplacements à l’étranger. Mais les résultats de mon appareil ne sont JAMAIS en corrélation avec les résultats labo. Avez vous connaissances d’autres doléances de cette sorte et ….. quoi faire ?
Il faut distinguer deux situations : si les différences sont peu importantes et que vos résultats avec l’appareil d’automesure et avec le laboratoire restent dans la bonne zone de l’INR (proche de l’INR cible), alors il n’y pas vraiment de problème. En revanche si une des deux méthodes est en dehors, et surtout si l’INR est trop élevé (par exemple au desssus de 4 ou 5) alors soyez prudent et prenez contact avec votre médecin ou votre biologiste. Les appareils d’automesure modernes sont devenus très fiables et sont équipés de dispositifs de contrôle, mais vous pouvez demander au fabricant de contrôler le votre en cas d’éventuel dysfonctionnement. Il existe aussi des laboratoires d’analyse biologique qui disposent d’appareils mal réglés ou bien qui n’appliquent pas bien les regles de mesure. Par exemple, une fois la prise de sang faite, si le laboratoire attend trop longtemps avant de l’analyser le résultat peut- être inexact.
Je serai intéressé par un appareil pouvant mesurer mon taux INR moi-même. Pouvez-vous m’indiquer le moyen de m’en procurer un, même si c’est à l’étranger. Merci de votre aide.
Depuis juin 2008 nous vous conseillons d’acheter votre appareil en France pour des raisons de contrôle en cas de problème. Cela dit nous ne vous cachons pas que les prix devente à l’étranger (en Allemagne par exemple) sont inférieurs ; dans ce pays 18 000 appareils ont été vendus (chiffre 2008) ce qui explique leur prix inférieur. En Allemagne on compte 200 000 utilisateurs de l’automesure.
Question posé en 2001 : Selon votre site, ils existent des appareils permettant de mesurer soi même son taux du INR, appareils mais ils ne sont pas encore commercialisés en France. Est-ce que ces appareils sont fiables ? Pourquoi ils ne sont pas encore commercialisés en France ? Dans quels pays sont déjà commercialisés ?
Réponse faite en 2001. Le site automesure évoque les avantages de l’automesure car ils sont décrits dans la littérature scientifique mais nous ne sommes pas en mesure de vous communiquer les noms de marque des appareils vendus en Italie, en Belgique ou en Allemagne . Nous avons interrogé le Conseil National de L’Ordre des médecins à ce sujet et sa réponse nous nous incite à la réserve (cliquez ici pour la lire).
Pourquoi la France est-elle retard sur ce sujet ?
Nous ne sommes par certains de notre réponse, mais bien des responsables du ministère de la santé que nous avons interrogés évoque le lobby des biologistes des laboratoires privés qui ne fait rien pour avancer les choses par peur de perdre du chiffre d’affaire.
Pétition
L’association AVK control a proposé une pétition pour le remboursement de l’automesure chez les patients sous AVK (clotûre Août 2009). Pour prendre connaissance de cette initiative, visitez les site www.avkcontrol.com
Pour en savoir plus
Pour en savoir sur l’automesure de l’INR et la gestion des traitements anticoagulants visitez notre rubrique
automesure.com ©
Dr Nicolas Postel-Vinay, automesure.com et Hôpital Européen Georges Pompidou ; 75015 Paris. Avril 2009-MAJ-juillet 2016
Impédancemètre : Pèse-personne électronique capable de différencier le gras du maigre
Comment ça marche ?
Les balances classiques mesurent le poids corporel, sans distinguer la masse maigre (les os, les muscles et les viscères, les secteurs liquidiens) de la masse grasse (tissus adipeux). Or, Le poids corporel est une entité hétérogène.
Des variations de la masse grasse par rapport a la masse maigre d`un individu sont présentes dans de nombreux états, physiologiques et pathologiques. Le plus fréquent d’entre eux, l’obésité, est défini par un excès de masse grasse. A l’opposé, la malnutrition entraîne une diminution de la masse maigre et des réserves de la masse grasse. Diverses maladies d’organes sont également accompagnées de troubles du bilan hydrique. L’âge, les modifications hormonales physiologiques (puberté, grossesse, ménopause), s’accompagnent aussi de modification de la masse grasse et de la masse maigre.
La distinction entre le gras et le maigre est possible en mesurant l’impédance du corps humain. Cette technique dont le principe repose sur la mesure de la conductivité des différents tissus est désormais à la disposition du grand public : c’est l’impédancemètre.
Grâce à un courant alternatif de faible intensité de 500 à 800 micro-ampères, d’une fréquence qui passe entre les deux pieds, la mesure de la résistance (impédance) à ce courant, permet en effet d’extrapoler l’eau corporelle et donc la masse maigre, en admettant un facteur d’hydratation constant. La masse grasse est alors calculée par soustraction. Les résultats sont exprimés en pourcentage de masse grasse soit masse grasse totale (kg) divisée par le poids corporel (Kg).
Mode d’emploi
La personne monte sur la balance en plaçant ses pieds nus sur des marques (électrodes). La première précaution pour avoir un résultat interprétable est de mesurer » in vivo » le poids au centigramme pres, la taille actuelle au cm pres, et de taper sur le clavier de la calculatrice de la balance ces données ainsi que l’âge et le sexe. Toutes ces données sont nécessaires pour obtenir des résultats à partir des équations prédictives insérées dans la mémoire de la calculatrice…
L’interprétation du résultat n’est pas simple car la masse maigre est constituée d’une forte proportion d’eau (à l’intérieur comme à l’extérieur des cellules). Or celle-ci varie constamment. Ainsi, entre le soir et le matin on peut avoir la surprise de voir sa masse grasse augmenter de 2 à 5 % pendant la nuit ! Mieux vaut donc se peser dans les mêmes conditions, en sous-vêtement, vessie vide, sans bijoux, les pieds secs, à la même heure, le matin à jeun, pour limiter de telles variations.
Interprétation des résultats
Pour aider l’utilisateur à interpréter les résultats, les fabricants proposent des valeurs de référence : les fourchettes optimales pour la proportion de graisse dans le corps, en fonction du sexe, de la taille et de l’âge. Celle-ci va de 13 % à 18 % pour un homme de 20 à 29 ans, et de 18 % à 23 % pour une femme du même âge. À partir de 50 ans, elle sera de 16 % à 21 % pour un homme et de 21 % à 26 % pour une femme. Ces normes figurent dans la notice d’utilisation de l’appareil, à conserver et à consulter régulièrement. Des marques affichent ces paramètres à l’écran en chiffres ou sous forme de pictogrammes colorés. Reste à savoir ce que valent médicalement ces informations. À ce titre, les brochures fournies par les fabricants de balances ne sont guère fiables.
Inadaptées pour certaines personnes
Ces pèse-personnes ne conviennent pas pour les sportifs et culturistes qui ont une masse musculaire importante. L’utilisation de l’impédancemètre ne convient pas aux porteurs de stimulateurs cardiaques et autres implants médicaux électriques.
Les résultats peuvent être faussés chez certains publics : sujets ayant des pieds déformés, des durillons, des sujets diabétiques ou des sujets ayant une obésité sévère, les femmes enceintes, comme les personnes ayant des œdèmes, insuffisants cardiaques, insuffisants rénaux, les personnes en dialyse, souffrant d’ostéoporose, prenant des médicaments contre les troubles cardiovasculaires…Les résultats ne sont valables que chez les sujets en bonne santé.
Enfin, on s’assurera avant l’achat, de la stabilité de l’appareil, surtout pour les personnes âgées.
Choisir des appareils validés
Choisir des appareils validés par le constructeur par des mesures de masse grasse en % effectuée sous contrôle sur un certain nombre de sujets définis par leur age, leur corpulence.
Il faut savoir que les appareils professionnels utilisés en milieu hospitalier ou en cabinet médical spécialisé sont de meilleure qualité que les appareils grand public. Les appareils valides proposent une erreur totale de mesure de la masse grasse en % inférieure à 3.5 %. Il reste que les résultats sont souvent pris à défaut à l’échelon de l’individu. Ces balances impédancemètres peuvent néanmoins être utiles pour étudier la masse grasse d’un groupe de sujet ou d’une population. Il est effectivement montré que dans ces indications, la mesure de la masse grasse en % est plus exacte que celle calculée par l’indice de corpulence. Des variations de mesures sont également importantes entre les différents appareils et ne permettent pas de comparaisons de résultats entre les différents groupes étudiés avec les différents appareils.
Trop chers pour un service rendu faible
Les impédancemètres présents sur le marché différent par le design (en médecine, la beauté ne veut pas dire qualité ou utilité), la portée maximale (de 136 à 160 kg) et le nombre de mémoires (certains enregistrent les données de deux à dix utilisateurs). Certains conservent les données de la dernière pesée ou prennent en compte l’activité physique, indiquent les besoins caloriques journaliers moyens, évalués en fonction du métabolisme de base (ce dont a besoin le corps au repos) correspondant à la corpulence de l’utilisateur.
Ces perfectionnements assez inutiles ne doivent pas vous écarter du bon sens : ce n’est pas à une machine de dicter vos mesures et vos loisirs !
Reste à savoir si ces pèse-personnes assez onéreux (de 75 € à 160 €), sont indispensables à avoir chez soi. Ils aideront peut-être les sportifs obsessionnels à optimiser leur alimentation et à entretenir leur préoccupation sur leur image du corps. Mais leur utilité n’est pas démontrée pour tout public : même astreint à un régime médical, une stricte pesée à jour et heure réguliers sur une bonne balance (toujours la même) fait l’affaire. Restons simple et n’oublions pas que pour toutes les questions par rapport a son poids, un bon conseil médical vaut bien mieux qu’une idée fausse qui prend la tête.
Même pour le médecin, l’analyse de la masse grasse doit ainsi être complétée par le recueil de multiples paramètres pour ne citer que : le sexe, l’âge du sujet, l’histoire pondérale, la variation du poids sur les mois précédents, la recherche d’œdèmes, l’appréciation des apports alimentaires, l’appréciation de l’activité physique et sportive quotidienne, les antécédents médicaux, la prise de médicaments…
En définitive, il n’est pas utile d’évaluer pour sa propre valeur la masse grasse, la masse maigre. Il est au contraire, recommandé d’intégrer l’analyse de ces mesures dans la pratique d`un examen médical permettant une appréciation globale de l’état nutritionnel de l’individu.
Source : Automesure.com
Dr Jocelyne Raison, médecin nutritioniste. Janvier 2003
Comment choisit-on un lecteur glycémique ?
Il existe plusieurs sortes d’appareils.
Voici 8 critères à prendre en compte pour choisir. Le choix du matériel est important. Idéalement, ce choix devrait au mieux être réalisé par le patient lui-même, parce que c’est lui qui aura à l’utiliser de manière quotidienne et parce que le fait qu’il ait participé de manière active à la prise de décision pourrait contribuer à stimuler son utilisation. Souvent, en milieu hospitalier, on montre plusieurs appareils au patient. Lorsque le lecteur est prescrit par un médecin généraliste, celui-ci peut prescrire un lecteur, en expliquant les différents critères discutés ci-dessus, et le patient peut ensuite demander conseil au pharmacien, éventuellement demander à voir plusieurs appareils.
1°) La fiabilité. Disons tout de suite qu’à partir du moment où un lecteur est commercialisé et remboursé en France, il est passé par une procédure d’homologation qui vérifie que sa fiabilité répond à des critères bien définis. La question ne se pose donc pas; les appareils disponibles sont fiables.
2 °) Le temps de réponse. Certains lecteurs donnent le résultat en 30 secondes, d’autres en 15, certains en 5. Il ne faut pas sous-estimer ce critère car une différence entre 5 et 15 secondes est loin d’être futile : il correspond plus à un temps psychologique, celui de l’attente du résultat. Cependant, certains patients ne s’en préoccupent pas.
3°) La taille de l’appareil. Elle est variable selon les appareils disponibles, et un très petit lecteur peut être bien perçu en raison de la discrétion de son utilisation, par exemple par un adolescent. Par contre, du fait de sa petite taille, il peut être plus difficile d’utilisation pour un sujet âgé. Accessoirement, le patient peut également vouloir tenir compte de la forme de la housse qui contient l’appareil, plus ou moins petite, plus ou moins …élégante.
4°) La taille de l’écran de visualisation du résultat. Ce critère peut être à prendre en compte chez un patient ayant des troubles de la vision. Certains lecteurs ont un éclairage de l’écran d’affichage qui peut également représenter un avantage.
5°) La taille de la goutte de sang. Il y a schématiquement deux possibilités : dans un cas la goutte de sang capillaire, de l’ordre d’une fraction de microlitre, est aspirée par la bandelette ; ailleurs, il faut déposer une goutte de sang, en général plus importante, sur une zone réactive. Ici également, il faut tenir compte de la dextérité du patient.
6°) La calibration de l’appareil. Il s’agit d’un problème essentiel. Certains appareils utilisent une puce électronique qui doit être changée à chaque changement de lot de bandelettes, d’autres se calibrent par introduction d’une bandelette de calibration, d’autres nécessitent de modifier une valeur de calibration qui apparaît sur l’écran lors de la mise en marche du lecteur. En général en fait, il s’agit d’un geste simple. Il doit néanmoins être expliqué au patient qui doit avoir compris son caractère essentiel.
7°) L’entretien de l’appareil. Il doit être simple, et le patient doit en connaître les règles. La plupart des lecteurs utilisent une mesure ampérométrique, qui signifie que le sang n’est en contact qu’avec la partie de la bandelette qui l’aspire. Ailleurs, il s’agit d’une lecture réflectométrique : le sang se propage à l’intérieur de la bandelette jusqu’à une cellule qui réalise la mesure optique. Il n’y a pas de risque que le sang souille cette cellule, mais celle-ci doit rester propre. De toute façon, le lecteur doit rester propre, et, accessoirement, d’usage strictement individuel. Le patient doit également savoir qu’il faut vérifier de temps en temps la fiabilité du lecteur au moyen de solutions de contrôle.
8°) Les possibilités logicielles. La tendance actuelle est au développement de lecteurs qui deviennent intelligents. La plupart ont une mémoire accompagnée d’un horodatage. Ils donnent une moyenne des résultats des semaines précédentes. On peut rappeler les derniers résultats, en général plusieurs centaines. Certains lecteurs peuvent être connectés à un ordinateur qui génère des représentations graphiques, utiles pour le soignant, et pour certains patients « branchés ». Comment choisit-on un autopiqueur ?
Concernant l’autopiqueur, il est le plus souvent vendu avec le lecteur sous forme d’un kit. La plupart ont maintenant la possibilité de faire varier la force du « tir », et il faut apprendre aux patients à utiliser cette possibilité. Certains autopiqueurs ont développé un embout présentant de petits ergots qui pourraient diminuer la douleur de la piqûre. Il faut rappeler qu’un autopiqueur est d’usage strictement individuel.
>>> En 1996 la direction générale de la santé alerte sur la possibilité de transmission du virus de l’hépatite C avec des autopiqueurs de glycémie en cas d’utilisation non adaptée. Lire le bulletin officiel du ministère
Source : Automesure.com -Octobre 2013
Stylos à insuline connectés
Les stylos à insuline connectés permettent un suivi des injections d’insuline au quotidien
Un stylo à insuline qu’est-ce que c’est ?
Un stylo à insuline est un appareil qui permet d’injecter de façon simple l’insuline
sous la peau. Il en existe différents modèles. Chaque modèle de stylo utilise des cartouches d’insuline et des aiguilles qui doivent être compatibles. Depuis peu il existe des stylos connectés, c’est-à-dire de style qui capable de mémoriser et de partager en ligne (avec internet) les informations liées à son utilisation.
Un stylo à insuline connecté, pourquoi faire ?
La connexion du stylo permet de mémoriser les doses injectées et de transmettre ces informations pour les communiquer au médecin ou à l’infirmière. Compte tenu de l’action thérapeutique de l’insuline ces informations sont très importantes pour le bon traitement du diabète : en effet, l’injection de trop fortes doses d’insuline peut provoquer des accidents graves (par hypoglycémie), tandis que des doses trop faibles sont sources d’hyperglycémies donc d’un contrôle insuffisant du diabète. En d’autres termes, le stylo connecté permet au patient de conserver un journal d’injection personnel. Les informations étant automatiquement gérées, il n’y a pas de risque d’erreurs de recopiage manuel des données. On gagne en fiabilité.
Comment se présentent les stylos commercialisés par Novo Nordisk ?
Le laboratoire Novo commercialise en France depuis avril 2022 NovoPen® 6 et NovoPen Echo®. Ces stylos connectés permettent un enregistrement automatique des doses d’insuline injectées sur les 3 derniers mois. L’écran digital à l’extrémité du bouton de dose indique le nombre d’unités administrées lors de la dernière injection, ainsi que le temps écoulé depuis cette injection. La mémoire de dose enregistre l’historique des 800 dernières injections. Les utilisateurs peuvent transférer cet historique sur leur smartphone, tablette, ordinateur, ou lecteur de glycémie équipé(e) d’une application partenaire. Les solutions numériques de gestion du diabète compatibles avec les stylos connectés de Novo Nordisk permettent ainsi de visualiser, colliger et conserver les données sur la glycémie obtenues à partir des systèmes de mesure du glucose et en regard les doses d’insuline administrées par le stylo connecté.
Quelles sont leurs caractéristiques techniques des stylos NovoPen® 6 et NovoPen ?
Les stylos NovoPen® 6 et NovoPen Echo® Plus sont des dispositifs médicaux de classe IIb. Ils sont utilisés avec les cartouches d’insuline Penfill® 3 mL. Ils permettent un enregistrement automatique des doses d’insuline injectées sur les 3 derniers mois et le transfert sans fil des données du patient via la technologie NFC (Near Field Communication). Ils disposent d’une mémoire de dose indiquant la quantité injectée et le temps écoulé depuis la dernière injection. Leur durée de vie est de de 4 à 5 ans et il n’est pas besoin de batterie à remplacer ou recharger. Toutes les insulines Novo Nordisk disponibles dans une cartouche Penfill® de 3 mL peuvent être utilisées avec les stylos NovoPen® 6 et NovoPen Echo® Plus, à savoir : Actrapid®, NovoRapid®, Fiasp®, Insulatard®, Levemir®, Tresiba® (100 unités / mL) et NovoMix 30®.
Combien cela coûte-t-il ?
Les stylos NovoPen® 6 et NovoPen Echo® Plus ont un prix de vente conseillé de 43 € TTC. Ce prix correspondant au montant maximal de remboursement autorisé par l’Assurance Maladie.
Source : Automesure.com
Rédaction équipe médicale du site automesure.com –Avril 2022
Automesure tensionnelle : une enquête montre que les généralistes français n’y ont pas assez recours faute de temps et de formation
Les patients hypertendus utilisent de plus en plus l’automesure tensionnelle, mais cet outil incontournable du diagnostic et du suivi des patients hypertendus tarde à s’installer chez les médecins généralistes français. Pour identifier les facilitateurs et les obstacles à la généralisation de l’automesure par les généralistes, le Pr Jean Marc Boivin (Nancy) a conduit une étude explorant la perception de l’automesure chez les médecins généralistes dans leur pratique quotidienne. En voici le résumé :
Cette étude qualitative comprenait la constitution de six groupes d’échanges réunissant en tout 41 médecins spécialistes en soins primaires en Lorraine (Nord-Est de la France). Elle a été menée entre octobre 2016 et Février 2017. Les entretiens ont été anonymisés et intégralement retranscrits puis une analyse thématique et exhaustive a été réalisée.Les résultats montrent que les premières raisons invoquées par les généralistes pour expliquer leurs difficultés concernant l’automesure étaient le manque de temps, de ressources matérielles et humaines. Cependant, tous ces motifs masquaient d’autres facteurs limitatifs importants, notamment l’insuffisance de connaissances concernant l’automesure, la faible adhésion aux recommandations, et la crainte de perdre en quelque sorte, une partie de leur « pouvoir médical ». Les médecins interrogés ont admis cependant que l’utilisation de l’automesure pouvait améliorer l’observance des traitements par les patients et diminuer l’inertie thérapeutique du soignant. Toutefois, la plupart des médecins utilisaient l’AMT seulement au moment du diagnostic et rarement pour le suivi. Une explication à la réticence des médecins à l’égard de l’automesure, en plus de celles qui concernaient les recommandations, était que l’AMT était perçue comme contraignante et difficile à mettre en œuvre chez les patients. Cet obstacle était principalement observé chez les omnipraticiens les plus âgés mais moins fréquemment chez les jeunes médecins, principalement ceux qui exerçaient dans des centres de santé multidisciplinaires, car la barrière logistique n’était plus la même. En conclusion les auteurs de ce travail estiment qu’il est nécessaire de se concentrer sur la formation des médecins et l’éducation des patients. Nous devons également mettre fin au « pouvoir médical » dans la prise en charge de l’hypertension et nous tourner vers les soins multidisciplinaires, incluant les infirmières, les pharmaciens et les patients.
Pr Jean-Marc BOIVIN Médecin Généraliste Professeur des Universités Université de Lorraine 54500 Vandoeuvre-lès-Nancy Source automesure Rédaction : Octobre 2019
Souffle – utilisation des minispiromètres électroniques pour la détection de la BPCO : quel seuil proposer ?
Les meilleures modalités de détection de la BPCO par les non-pneumologues en 2013 donnent encore et toujours lieu à des débats animés. Des stratégies basées sur les facteurs de risque, les symptômes, la mini-spirométrie ou la spirométrie, isolées ou associées, ont fait l’objet de multiples travaux avec des résultats variables.
La mesure du rapport VEMS/VEM6 par minispirométrie (Piko-6®, Néo-6®, BPCO-6®) a notamment été préconisée par certains. La fiabilité technique de ces dispositifs est bien établie, mais une limite notable à leur utilisation est la nécessité de manœuvres expiratoires de bonne qualité, faisant intervenir une composante humaine par essence moins robuste : ainsi, plusieurs études dont certaines en France ont montré un taux élevé de mesures incorrectes, allant jusqu’à dépasser 50 %. En cause, un manque de formation, d’expérience et de pratique de la part des professionnels sollicités.
Quoi qu’il en soit, se pose aussi la question du seuil « d’alerte » du rapport VEMS/VEM6 à prendre en compte pour déclencher le recours à une « vraie » spirométrie de confirmation diagnostique.
Une étude Canadienne, COLD (Canadian Obstructive Lung Disease study) a voulu répondre à cette question en étudiant les spirométries de 2 911 sujets de plus de 40 ans. Les caractéristiques diagnostiques du rapport VEMS/VEM6 ont été étudiées en prenant deux références : le VEMS/CVF < 0,70 (seuil fixe) et < limite inférieur de la normale (LIN). Le meilleur seuil fixe de VEMS/VEM6 pour détecter un VEMS/CVF<0,70 est de 0,77, avec une sensibilité de 94,3 % et une spécificité de 87 %. Lorsque la référence est le VEMS/CVF < LIN, le meilleur seuil fixe de VEMS/VEM6 est 0,75, avec une sensibilité de 91,4 % et une spécificité de 91,6 %.
Des résultats importants pour tous ceux qui voudraient promouvoir l’utilisation de ces outils en première ligne des stratégies de détection de la BPCO.
Automesure© – 2013 Nicolas Roche, d’après la communication au congrès de l’American Thoracic Society (Philadelphie Mai 2013) de W.C. Tan et al. What is the optimal fixed cut-off for FEV1/FEV6 as alternative to FEV1/FVC for detection of airflow obstruction ? Results from the Canadian Obstructive Lung Disease (COLD) Study. Am J Respir Crit Care Med 187 ; 2013 : A2833. Session B45 : Chronic obstructive pulmonary disease : diagnosis and evaluation (posters).
Mesurer son souffle
Pourquoi mesurer son souffle quand on est fumeur ?
Le simple fait de fumer est un motif suffisant pour vous inquiéter de votre souffle. E, effet le tabac abîme fortement le système respiratoire, bouche les bronches, favorise les infections du poumon et le cancer.
Même si vous ne vous plaignez d’aucun trouble, vous avez peut-être déjà une atteinte de vos poumons. Tout fumeur qui tousse et crache souffre déjà d’une maladie appelée BronchoPneumopathie Chronique Obstructive, ou BPCO. Cette bronchite entraîne un handicap majeur et raccourcit l’espérance de vie.
L’essoufflement est le signe d’une atteinte respiratoire liée au tabac déjà avancée. Cependant, la sensation de manque de souffle peut passer inaperçue. C’est le cas si vous vous adaptez aux limitations de vos capacités (par exemple en évitant de prendre des escaliers) ou si vous pensez que votre essouflement est normal en l’attribuant à tort à d’autres facteurs (« c’est l’âge », « je prend du poids », « je n’ai plus le temps de faire du sport »).
Si vous fumez, posez-vous la question de savoir si vous n’êtes pas essoufflé en raison de la toxicité du tabac. N’hésitez pas à demander à votre médecin si une mesure de votre souffle (appelée « spirométrie », ou « exploration fonctionnelle respiratoire ») peut vous être utile.
Comment ? Qu’appelle t-on spirométrie ?
Le volume d’air déplacé à chaque respiration normale est appelé « volume courant. »
Le volume qui reste dans les poumons à la fin d’une expiration est appelé « volume résiduel ». La différence entre « gonflé à fond » et « vidé à fond » est la capacité vitale (en abrégée « CV »).
Qu’est ce que le VEMS ?
La quantité d’air qui sort des poumons pendant la première seconde de l’expiration forcée s’appelle le « volume expiré maximal en une seconde », (en abrégé VEMS).
Si le rapport du VEMS et de la CV, (VEMS/CV), est inférieur à 75%, on en déduit qu’il y a une obstruction des bronches, et donc BPCO dans le cas d’un fumeur. Plus le VEMS est diminué, plus la BPCO est sévère.
Qu’est-ce que la courbe débit-volume ?
En mesurant votre souffle, votre médecin étudiera également ce que l’on appelle la courbe débit-volume. Au lieu de représenter les changements de volume pulmonaire en fonction du temps on représente le débit inspiratoire ou expiratoire (la force de l’inspiration ou de l’expiration) en fonction du volume pulmonaire. Plus le poumon est gonflé, plus l’on est capable de souffler fort. Plus on a vidé d’air, moins on est fort pour continuer à en vider (on éteint plus de bougies au début du souffle sur le gâteau qu’à la fin). Le débit expiratoire diminue donc avec la diminution du volume pulmonaire, la courbe dessinant, normalement, un triangle.
En cas de BPCO, l’effort expiratoire va écraser les bronches malades et diminuer le débit expiratoire pour un volume donné. Au début, ceci ne se voit que pour les volumes pulmonaires les plus bas, puis pour des volumes de plus en plus élevés. Le triangle se creuse. En superposant la courbe normale attendue et la courbe réelle, on peut avoir une visualisation schématique de l’importance de la perte de fonction respiratoire.
Quelles anomalies du souffle sont recherchées ?
Pour dépister une BPCO, on étudie le rapport entre le volume maximal expiré en une seconde (VEMS) et le volume total qu’il est possible de déplacer, la capacité vitale (en abrégé « CV »). Ce rapport, VEMS/CV, doit normalement être supérieur à 75%.
On peut, pour simplifier remplacer la capacité vitale par la mesure du volume maximal expiré en 6 secondes (en abrégé VEM6). Le rapport VEMS/VEM6 doit normalement être supérieur à 80%.
Mesurer seul ou avec votre médecin ?
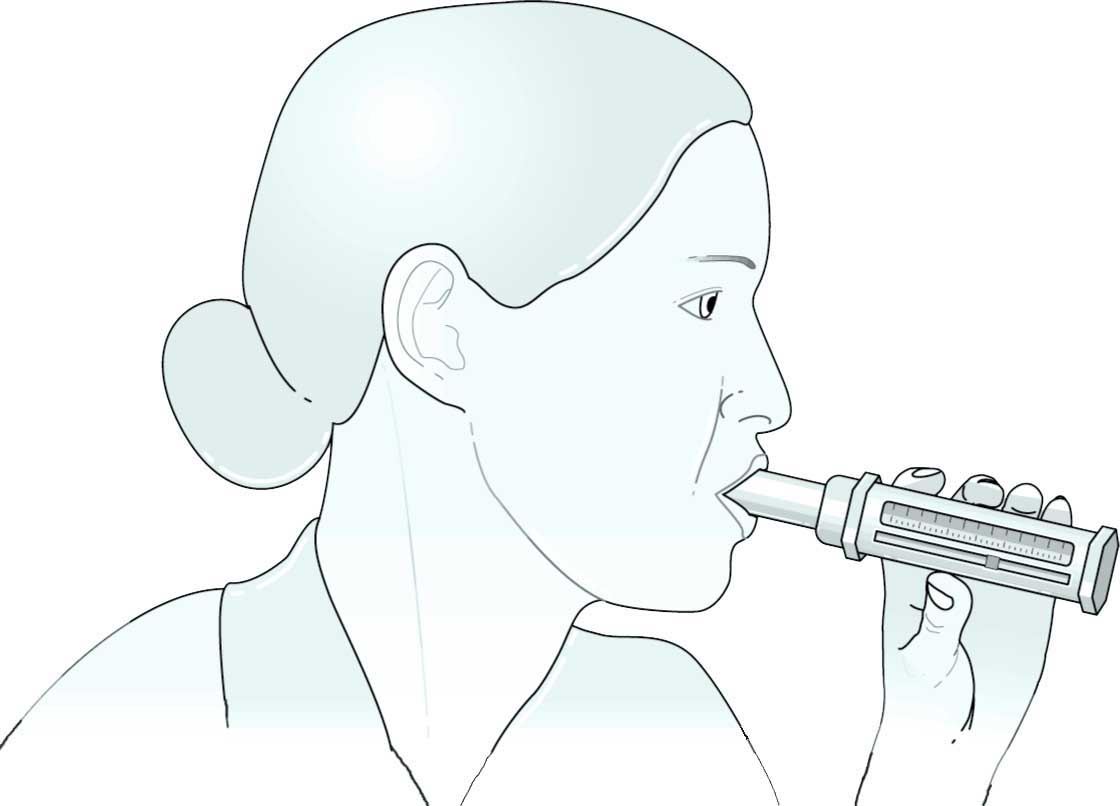
Il est possible de mesurer son souffle seul (c’est notamment utile pour se surveiller lorsque l’on est asthmatique), mais il faut voir son médecin pour dépister une BPCO. Le généraliste peut effectuer une première mesure avec un spiromètre miniaturisé pour dépister une anomalie. A lui de juger ensuite si une mesure plus complète est nécessaire ou pas. Si oui, il vous adressera chez un spécialiste (pneumologue).
Avec quels appareils
Les appareils de mesure du souffle sont nombreux et plus ou moins performants. Il existe deux principales familles d’appareil, les « spiromètres » et les « pléthysmographes ». Il existe aussi des spiromètres électroniques miniaturisés dont l’utilisation est simplifiée. Ces derniers permettent un dépistage de la BPCO, par exemple au travers de la mesure du rapport VEMS/VEM6, mais en cas d’anomalie, une vérification est nécessaire au moyen d’un appareil plus performant.
Automesure© – Rédaction : Professeur Thomas Similowski. Service de Pneumologie, Groupe Hospitalier Pitié-Salpêtrière, Paris. Docteur Nicolas Postel-Vinay, service de santé publique, Hôpital Européen Georges Pompidou, Paris.
Novembre 2004 Texte rédigé d’après le livre « Souffle et tabac : comment lutter contre la BPCO » Thomas Similowski, Nicolas Roche, Jean-Philippe Derenne. Editions John Libbey. automesure.com® : mise en ligne Novembre 2004, revu en 2011
Infos Patients et souffle
Le souffle se mesure dans le but de mieux connaître l’état des poumons et de la respiration. À domicile, vous pouvez mesurer vous-même votre souffle avec un petit appareil appelé débitmètre de pointe. Chez le médecin (cabinet médical, hôpital) on peut mesurer le souffle avec des appareils plus précis appelés spiromètres. Dans certains cas les généralistes utilisent aussi les débitmètres de pointe.
Comment mesurer soi-même son souffle ?
Je suis fumeur dois-je mesurer mon souffle ?
Comme l’indique les paquets de cigarettes, le tabac nuit gravement à la santé. Parmi les nombreuses maladies provoquées par le tabac, figure la bronchite chronique, maladie qui peut conduire à une insuffisance respiratoire. On devient de plus en plus souvent essoufflé au moindre effort. Dans les formes graves, le poumon ne peut plus utiliser l’oxygène de l’air.
Parmi dix fumeurs, huit à neuf vont souffrir de bronchite chronique : ils vont tousser et cracher en particulier le matin. Parmi dix fumeurs, deux à trois vont devenir insuffisants respiratoires et donc souffrir d’une maladie invalidante qui est l’une des premières causes de décès. Si vous êtes fumeurs, il se peut que votre souffle soit déjà altéré sans même que vous le sachiez car l’installation de l’insuffisance respiratoire est progressive et insidieuse. La mesure du souffle avec un débit-mètre de pointe peut dépister cette anomalie. Un test anormal est sûrement le signe d’une atteinte des voies aériennes. Mais un test normal ne permet pas à coup sur d’éliminer une atteinte débutante. Parlez en à votre médecin.
Attention, même si votre souffle s’avère normal, il est essentiel pour préserver votre santé que vous cessiez de fumer. En effet le tabac, sous forme de cigarettes, de pipes ou de cigares, provoque des cancers, abîme le cœur et les artères.
Fumeur, mesurez votre souffle pour dépister une bronchite chronique, (>>>plus de détails)
Si vous êtes fumeur, vous pouvez mesurer votre dépendance au tabac sur ce site. Voyez notre rubrique < Test de Fagerstrom (dépendance à la nicotine) >.
Je suis asthmatique, pourquoi mesurer mon souffle ?
( rubrique en cours de rédaction)
Informations scientifiques sur les débitmètres de pointe
( rubrique en cours de rédaction)
Explications sur la spirométrie destinées aux fumeurs
Tensiomètres: quels sont les bons appareils pour mesurer sa tension ?
Tensiomètres: quels sont les bons appareils pour mesurer sa tension ?
Quel tensiomètre acheter ?
Certains appareils disponibles sur le marché n’ont pas de précision suffisante et ne peuvent donc pas être recommandés. Evitez-les. L’Afssaps (Agence française de sécurité sanitaire des produits de santé) avait dressé une liste officielle des appareils d’automesure de la pression artérielle recommandés mais elle n’est plus actualisée depuis 2012. Voyez ci-dessous notre sélection de tensiomètres avec marquage CE.
Tensiomètres validés : caractéristiques techniques
Nous vous recommandons d’acheter un tensiomètre électronique qui s’adapte au niveau du bras. Même s’ils sont validés, les appareils au poignet n’ont pas notre préférence, évitez-les. Nous donnons ici les prix indicatifs TTC de quelques modèles à brassard huméral validés. Les modèles poignets sont souvent moins chers, mais nous les déconseillons.
• Microlife BP A7 Touch BT©

• Microlife BP B6 Connect©

• Microlife BP B3 Afib©

• Microlife BP B1 Classic©

• Omron M2 Basic ©
Prix de vente public conseillé de 36 € à 45 environ (prix 2019)

• Veroval® Duo control
Prix de vente public conseillé : 69,90€ (prix 2019)
Utilisable même en cas d’arythmie. Disponible en 2 tailles de brassard : M (22 à 32 cm de tour de bras) et L (32 à 42 cm de tour de bras).
Veroval® Compact : Bon rapport qualité/prix.
Prix de vente public conseillé : 39,90€ (prix 2019)
Tensiomètre TB-101 de Spengler®
UA 767® de chez A&D
L’UA 779® de chez A&D

L’UA 787® de chez A&D

Easy Check, tensiomètre automatique parlant : tensiomètre pour non voyants ou mal voyants
ll indique votre tension et vous donne des conseils en fonction de sa valeur en « Parlant ». Vous informe vocalement de votre tension (mesures Sys, Dia, Pul/Min).
-Détection d’arythmie cardiaque.
-Mesure de la tension artérielle avec classification sur l’échelle.
-Conforme à l’Organisation Mondiale de la Santé du niveau de tension.
-Housse de protection fournie.
– Auto tensiomètre testé cliniquement. Fonctionne avec 2 piles – type AAA LR 03 de 1.5 volt fournies.
Tensiomètre Withing BP Connect connecté à un smartphone)

Tensiomètre iHealth connecté à l’I-phone

Bracelet montre HeartGuide Omron (l’avis d’automesure.com)

Où acheter votre tensiomètre ?
En pharmacie, en grandes surfaces, par correspondance, chez les revendeurs de matériel médical, sur internet.
Tensiomètres connectés
Les mesures de pression artérielle s’effectuent à domicile, mais il est utile de les archiver pour son dossier médical et éventuellement les transmettre à son médecin. Pour cela les tensiomètres connectés sont intéressants. Mais les applications (App) avec laquelle ils fonctionnent sont souvent médiocres. Trop souvent les fabricants ont choisi des algorithmes basés sur les normes de tension valables pour la mesure au cabinet médical mais qui ne s’appliquent pas à l’automesure au domicile. De plus, ces App attribuent des codes couleurs à des mesures isolées, ce qui n’est pas toujours pertinent car il faut juger sur plusieurs mesures et ces interprétations ne sont pas assez personnalisées. Enfin, les modes de restitution des résultats sont souvent dans des formats peu conviviaux pour le dossier médical. Un bon tensiomètre connecté doit utiliser les normes de la société européenne d’hypertension (ESH) et imposer une séquence de plusieurs jours de mesures avant de qualifier l’état tensionnel d’un patient. Pour améliorer leurs performances, l’équipe médicale d’automesure.com en lien avec l’unité d’hypertension artérielle de l’hôpital Georges Pompidou a développé Hy-Result© : un algorithme qui combine les mesures de tension artérielle avec les données de profil du patient (âge, sexe, poids, traitements, comorbidités, consommation de tabac…) et qui permet de délivrer un rapport médical scientifiquement validé
Autotensiomètre avec fonction ECG (électrocardiogramme)
Les autotensiomètres avec fonction électrocardiogramme ont une double utilité : ils permettent la mesure de la tension artérielle mais aussi la détection et la surveillance des anomalies du rythme cardiaque.
ECG mobile Véroval® : description, prix, validation
Les modèles à éviter absolument
Ne mesurez votre tension avec n’importe quoi et ne confiez pas votre santé à des gadgets. Il existe des bracelets (appelés « wrist watch ») qui se placent autour du poignet qui mesurent la tension mais ceux ne sont pas des vrais tensiomètres. Ces appareils ne sont absolument pas fiables.

De même les applications smartphones qui mesurent la tension juste en posant le doigt sur la caméra du smartphone sont totalement fausses. Évitez les !
Comment utiliser votre tensiomètre ?
Votre tensiomètre ne donnera des résultats fiables que s’il est correctement utilisé. L’ensemble des rubriques d’automesure explique comment et pourquoi. Si vous êtes pressés, voici le résumé de ce qu’il faut retenir
– En une fiche : http://www.automesure.com/library/pdf/Fiche-patient-hypertension.pdf
– En trois minutes de vidéo : http://www.hy-result.com/comment-ca-marche/
Que faire des chiffres donnés par votre tensiomètre ?
Pour comprendre les chiffres de votre tensiomètre et choisir la bonne conduite à tenir, utilisez notre application Hy-Result. Elle interprète automatiquement vos résultats de mesure en fonction de votre profil (âge, traitement, etc).
Pour en savoir plus sur la tension voir notre rubrique Tension artérielle
automesure.com ©
Rédaction Nicolas Postel-Vinay pour le site automesure.com©. Actualisation Mai 2023. Merci de citer en source le site automesure.com si vous utilisez ces éléments.
